Cancro Orale
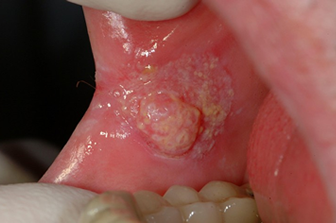
QUALI SONO I TUMORI DELLA BOCCA?
Nella bocca e nel distretto maxillo-facciale ( ossa mascellari e tessuti circostanti ) insorgono numerosi diversi tipi di tumori ,alcuni benigni altri maligni. Solo uno di questi però si manifesta con frequenza: si tratta del CARCINOMA ORALE, tumore maligno caratterizzato da mortalità elevata, se non è curato in tempo, e da notevoli percentuali di guarigione completa se diagnosticato nelle sue fasi iniziali.
CHE FREQUENZA HA IL CARCINOMA ORALE?
Il carcinoma orale è un tumore abbastanza frequente . Globalmente rappresentano circa il 4% di tutti i tumori maligni nell’uomo e l’1% nelle donne. In Italia l’incidenza media è 8,44 nuovi casi ogni 100.000 abitanti maschi all’anno e di 2,22 per le femmine. Nelle aree industrializzate e nelle valli alpine è però molto più diffuso ( TORINO 10.7 per i maschi e 3.1 per le femmine, nelle REGIONI DEL NORD-EST 14.0 per i maschi).
QUAL E’ LA MORTALITA’ DI QUESTO TUMORE?
Il tasso di mortalità negli ultimi anni è in lento ma costante aumento in tutte le età e segue quello delle neoplasie polmonari, con le quali condivide alcune cause.
QUALI SONO LE CAUSE DEL CARCINOMA ORALE?
Le ABITUDINI VOLUTTUARIE e principalmente l’uso e l’abuso di FUMO ed ALCOOL sono unanimemente riconosciute come cause principali dei carcinomi orali oltre a tutti gli altri carcinomi del settore delle vie aeree (laringe e polmoni in particolare). Per quanto riguarda il Fumo non esiste un modo di fumare meno nocivo (tutto pericoloso: sigaretta sigaro, pipa) e non esistono sigarette o tabacchi sicuramente meno nocivi, neppure esiste un limite di sicurezza (ad es. solo 5 sigarette al giorno o una sola pipata al giorno). Per quanto riguarda gli Alcolici è abitudine particolarmente rischiosa il consumo quotidiano di superalcolici ad esempio grappe o distillati vari. L’azione di questi due cancerogeni è ancora più nociva se sono presenti ENTRAMBI.
La CATTIVA IGIENE DEL CAVO ORALE svolge un ruolo importante nell’insorgenza dei carcinomi di questo distretto; essa agisce sia direttamente, per l’azione irritante e traumatizzante di protesi mal fatte o di denti scheggiati, sia indirettamente perché conduce ad un prolungato contatto delle sostanze cancerogene con la mucosa della bocca.
Anche CARENZE ALIMENTARI dovute ad alimentazioni povere di frutta e verdura o a malassorbimenti da varie patologie (come ad esempio negli alcolisti cronici o in alcuni epatopazienti ) possono essere determinanti nel permettere lo sviluppo di un carcinoma; particolarmente indiziata è la carenza di vitamina A e/o dei suoi derivati.
LESIONI PRECANCEROSE: sono macchie o placche di colore bianco, rosso o bianco e rosso che sono presenti sulla mucosa della bocca anche per anni e che di solito non danno sintomi (non dolore, non bruciore), proprio per questo motivo vengono riscontrate o dal paziente nel corso di un autoesame della bocca o da un sanitario nel corso di una visita.
Sono causate dagli stessi fattori di rischio che abbiamo appena esaminato. Queste lesioni vengono definite dagli specialisti LEUCOPLACHIA o ERITROPLACHIA e hanno una probabilità di cancerizzare diversa tra di loro, ma sempre elevata. Una malattia precancerosa della mucosa della bocca è anche il LICHEN ORALE. Chiunque riscontri nella sua bocca delle macchie o delle placche bianche, rosse o bianche/rosse deve farle vedere ad un medico o ad un dentista.
ATTENZIONE!: non tutte le lesioni che hanno questo aspetto sono precancerosi, molte sono innocenti e non andranno mai incontro a trasformazione maligna, tuttavia solo un medico specialista può distinguere le innocenti dalle pericolose.
ALTRI FATTORI: le CORRENTI ELETTROGALVANICHE generate da otturazioni e protesi eseguite con metalli diversi e le AMALGAMI per otturazione sono sottoposte a studi sperimentali perché taluni sostengono che sono nocive: è bene sapere che sono ipotesi ancora tutte da dimostrare, anzi, tali ipotesi non hanno al momento il conforto di alcun dato scientifico.
COME SI MANIFESTA?
Le forme iniziali sono di solito accompagnate da un corredo sintomatologico inignificante: I segni iniziali sono: una PICCOLA CRESCITA o, al contrario, una PICCOLA PIAGA (possono essere dolorose o non dolorose), MACCHIE COLORATE bianche o rosse o marrone (di solito non dolorose), una TUMEFAZIONE della bocca odella faccia o del collo che cresce lentamente e che non guarisce con gli antibiotici, una piccola CROSTA sul labbro (indolore ma che non tende a guarire). La caratteristica tipica di questi segni iniziali è la persistenza delle lesioni ed il fatto che non guariscono con le comuni terapie: NON BISOGNA TRASCURARLE PER PIU’ DI 15 GIORNI.
COME SI EFFETTUA LA DIAGNOSI?
I segni iniziali dei tumori della bocca (e le lesioni che li precedono) sono accessibili ad una semplice ispezione e quindi è sufficiente la visita di un esperto per porre la diagnosi di sospetto. Se non vi sono segni o sospetti, durante la visita possono comunque essere individuati i fattori di rischio e possono essere dati utili consigli personalizzati sulle modalità della loro abolizione e sulle cure dentarie necessarie alla prevenzione di questo tumore.
La Biopsia orale è la tecnica diagnostica che permette il prelievo di un piccolo campione di tessuto e consente la diagnosi istopatologica definitiva.
IN COSA CONSISTE LA BIOPSIA ORALE?
È l’atto chirurgico che consente il prelievo di un campione rappresentativo della mucosa del cavo orale che sarà sottoposto al esame istopatologico. Si esegue con una semplice anaestesia locale, è meno cruento e fastidioso di una estrazione dentaria.
IN CHE COSA CONSISTE L’ESAME ISTOLOGICO?
Il frammento di mucosa orale verra opportunamente preparato, sezionato e colorato per consentire la diagnosi istologica.
QUALI SONO LE OPZIONI TERAPEUTICHE?
La chirurgia, la radioterapia , la curiterapia (particolare tecnica radioterapica) sono le strategie terapeutiche di primo impiego, la chemioterapia, ormonoterapia, immunoterapia, laserterapia, crioterapia, ipertermia sono terapie che possono associarsi alle prime.
QUALI SONO I FATTORI CHE CONDIZIONANO LA PROGNOSI DI QUESTO TUMORE?
Sono molti ma il principale è indubbiamente la precocità della diagnosi: le forme di carcinoma orale iniziale cioè di piccole dimensioni e localizzate alla sede di origine hanno una sopravvivenza a 5 anni che può essere superiore al 90%. Le forme avanzate cioè di grosse dimensioni e diffuse a più sedi o con coinvolgimento linfonodale hanno una sopravvivenza a 5 anni inferiore al 50%. Inoltre le forme iniziali si giovano di una monoterapia (chirurgia o radioterapia), mentre le forme avanzate richiedono una terapia multidisciplinare tipo chirurgia+ radioterapia + chemiterapia. Anche per questo oltre alla sopravvivenza è significativamente diversa la qualità di vita di questi pazienti: i pazienti con forme iniziali hanno una minima compromissione funzionale ed estetica che viceversa può essere importante nelle forme avanzate. Per queste ragioni è importante limitare il Ritardo Diagnostico.
CHE COS’È IL RITARDO DIAGNOSTICO?
È il tempo che intercorre tra la comparsa della sintomatologia e la formulazione della diagnosi. La bocca è una regione che, come ognuno sa, è facilmente visitabile ed è solitamente visitata con una certa frequenza da medici (soprattutto dentisti ) e tutti quotidianamente in qualche modo, ad esempio lavandoci i denti, in parte la osserviamo. Inoltre è esperienza comune che dolori e lesioni, anche di piccola entità, vengono avvertiti con insolito fastidio all’interno del cavo orale per via della grande sensibilità delle strutture che lo compongono. Eppure malgrado queste enormi facilitazioni (che sembrano decisive rispetto alle difficoltà che si incontrano nella prevenzione di tumori di organi interni come ad esempio l’intestino ) i tumori in questa sede vengono diagnosticati con preoccupante ritardo: gli studi italiani dimostrano che nel nostro paese l’intervallo tra i primi sintomi e la prima visita medica è in media di 81 giorni e che l’intervallo tra la prima visita medica e la diagnosi è in media di 45 giorni; si tratta di 4 o 5 mesi! Anche in altre nazioni europee la situazione è sovrapponibile e ciò deve fare riflettere sulla carenza di informazioni e di preparazione non solo della popolazione ma anche dei sanitari non addetti al settore.
QUALI SONO LE CAUSE DEL RITARDO DIAGNOSTICO?
Le cause principali del ritardo diagnostico sono:
- La tendenza ad attribuire a qualsiasi lesione orale l’etichetta generica di: “infiammazione”, definizione che sottintende caratteri di benignità e di tendenza a guarire nel tempo.
- I portatori di protesi dentaria tendono ad incolpare le protesi di tutte le eventuali ferite o ulcere presenti in bocca senza esaminare criticamente se esiste davvero un rapporto causa-effetto.
- Vi è l’abitudine di sottovalutare le lesioni che non sono sintomatiche: di solito la gente pensa che se una lesione non è dolorosa vuol dire che non è grave e può essere trascurata.
- La scarsa abitudine ad autoesaminarsi la bocca soprattutto perché non si sa che cosa cercare e perché.
- L’abitudine ad autoesaminarsi solo la parte più immediata e visibile della bocca cioè il dorso della lingua e le gengive anteriori mentre è necessario controllare anche sotto la lingua, il palato e tutte le altre sedi.
- La scarsa tendenza a sottoporsi a visite di prevenzione soprattutto se si è esposti a maggior rischio di ammalarsi di carcinoma orale ( fumatori – consumatori di alcol – persone con scadenti cure dentarie e protesi non adeguate – portatori di una malattia infiammatoria cronica della bocca come ad es. il lichen orale – portatori di lesioni precancerose).
COME RIDURRE IL RISCHIO DAGNOSTICO?
Gli specialisti del settore (ONCOLOGI,ODONTOSTOMATOLOGI,CHIRURGHI MAXILLO-FACCIALI,
OTORINOLARINGOIATRI) hanno da tempo stabilito che le armi più efficaci per combattere questo insidioso tumore maligno sono la PREVENZIONE e la DIAGNOSI PRECOCE. Per entrambi sono necessarie una corretta e capillare INFORMAZIONE e MOTIVAZIONE per il pubblico che deve poi trovare sul territorio i PRESIDI a cui rivolgersi quando necessario cerca quello viù vicino alla tua residenza.
IL CARCINOMA ORALE SI PUÒ PREVENIRE?
Si!. Si possono attuare comportamenti che sono in grado di ridurre in maniera molto significativa il rischio di sviluppare questo tumore.
COME PREVENIRE IL CARCINOMA ORALE?
La prima regola è : la popolazione deve essere adeguatamente informata della possibilità di insorgenza anche in bocca di una malattia letale quale è il carcinoma orale. La popolazione deve essere cosciente che il ritardo diagnostico è dovuto alla “ignoranza” degli aspetti iniziali di questo tumore che nelle fasi precoci non mettono in allarme.
I seguenti comportamenti sono in grado di ridurre il rischio di questo tumore e di molte altri temibili malattie neoplastiche:
- Non fumare
- Non bere superalcolici con regolarità e non consumare vino fuori dai pasti
- Soprattutto non associare fumo e consumo giornaliero di superalcolici
- Mantenere una bocca sana e ben curata, per questo motivo consultare con regolarità un dentista, in particolare protesi vecchie e/o inadeguate devono essere rifatte.
- Autoesaminatevi periodicamente la bocca, ma ATTENZIONE!: esaminate tutta la bocca, sopra e sotto la lingua, la parte laterale della lingua, le guance, il palato fino all’ugola
- L’alimentazione deve essere ricca di frutta e verdure.
Se avete in bocca:
- macchie o placche bianche o rosse o bianche e rosse ( sospette lesioni precancerose )
- il Lichen
- delle ferite croniche che non tendono a guarire
- denti guasti e/o gengive gonfie o malate
consultate uno specialista per la diagnosi precisa. cerca quello viù vicino alla tua residenza.
ATTENZIONE : NEL VALUTARE SE CONSULTARE UN MEDICO NON TENERE CONTO DEL SINTOMO DOLORE, ESSO PUO’ ESSERE PRESENTE O MENO!
Se lo specialista diagnostica una precancerosi o una lesione cronica vi proporrà di asportarla: NON RIFIUTATE! Se avete più di 40 anni (soprattutto se siete di sesso maschile) oppure se siete persone di qualsiasi sesso che fumano e/o consumano quotidianamente alcolici o superalcolici o non avete la bocca curata o sospettate di avere una lesione precancerosa o un lichen o una ferita cronica che non tende a guarire: SOTTOPONETEVI AD UNA VISITA DI PREVENZIONE AL CAVO ORALE E RINNOVATELA CON REGOLARITA’ OGNI ANNO
DIAGNOSI PRECOCE
La diagnosi precoce è assai facile da attuarsi se i consigli e le misure di prevenzione che abbiamo sopra elencato vengono messi in pratica.
Le lesioni sospette, quando giungono all’osservazione dello specialista, vengono sottoposte ad indagini semplici ed indolori quali la colorazione con un colorante vitale denominato blu di Toluidina (che colora le cellule maligne) e con biopsie in anestesia locale (prelievi piccoli ed indolori). Quando la diagnosi è stabilita, se la lesione è piccola, la terapia è un semplice intervento chirurgico, talvolta anche in anestesia locale ed in ambulatorio. La diagnosi precoce è molto importante: NESSUNA MALATTIA LETALE E’ PIU’ FACILE DA GUARIRE DI UN CARCINOMA ORALE DI PICCOLE DIMENSIONI.
IN COSA CONSISTE UNA VISITA DI PREVENZIONE?
La prestazione consiste in una accurata (ed indolore ) visita al cavo orale preceduta da una raccolta di tutti i dati utili per effettuare una prevenzione personalizzata: in funzione dell’età della esposizione ai fattori di rischio si programmeranno ripetizioni periodiche di tale visita.
IN COSA CONSISTE L’AUTOESAME DEL CAVO ORALE E DEL COLLO?
È l’ispezione e la palpazione della mucosa del cavo orale in tutti i distretti:
- Viso
- Labbra
- Guance
- Pavimento orale (ciò che sta sotto la lingua)
- Lingua: dorso, margini laterali, superficie inferiore
- Palato: Duro E Molle
- e infine la gengiva in prossimità dei denti
Vanno ricercate:
- alterazioni di colore della mucosa (macchie bianche, bianche e rosse, rosse, o brune)
- aumenti di volume (colorati come sopra o di colore normale)
- ulcere o piaghe
L’assenza di dolore non deve portare a sottovalutare il quadro clinico
Ispezione e palpazione del viso e del collo:
Vanno ricercatI aumenti di volume sottocutaneo.
COSA DEVO OSSERVARE NELL’ AUTOESAME?
Si deve prestare attenzione alla presenza di:
- Alterazioni del Colore della mucosa che si presentano con macchie Bianche e/o Rosse
- Presenza di piaghe che non tendono alla guarigione e che possono essere anche non dolorose
- Presenza di zone indurite e/o rilevate
In presenza di questi segni è indicata una visita specialistica.
MI È STATA DIAGNOSTICATA UNA PRECANCEROSI, COSA DEVO FARE?
Se è stata proposta l’asportazione è consigliabile eseguirla con una modalità chirurgica che consenta la valutazione istopatologica di ciò che viene asportato. In ogni caso modificare le proprie abitudini di vita come illustrato in Come prevenire il Carcinoma orale?
In ogni caso sottoporsi con regolarità a visite di controllo periodiche. Se non sai a chi rivolgerti clicca su centri nazionali e cerca quello Più vicino alla tua residenza.
Lichen Planus
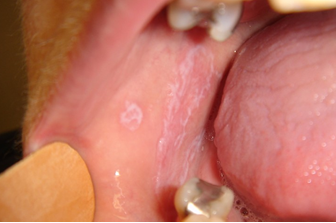
CHE COSA E’ IL LICHEN PLANUS?
E’ una malattia mucocutanea, ossia una patologia in grado di colpire la pelle ma anche
altre zone (bocca, vagina, pene, esofago). E’ una malattia di origine immunitaria che
interessa circa tra l’1 ed il 3% della popolazione generale, quindi una malattia abbastanza
comune. Colpisce maggiormente il sesso femminile piuttosto che quello maschile, con un
rapporto di circa 2 a 1. Solitamente ne sono affetti individui adulti o anziani.
QUALI SONO GLI ASPETTI CLINICI DELLA MALATTIA QUANDO COLPISCE IL CAVO ORALE?
Tutte le superfici della bocca possono essere interessate da questa malattia ed in
particolare la mucosa delle guance in modo bilaterale, della lingua e le gengive. L’aspetto
che il lichen planus può assumere quando colpisce le mucose della bocca, è variabile.
Molto frequentemente la malattia si presenta come dei reticoli biancastri (una specie di
ragnatela) che interessano l’interno delle guance da entrambi i lati; talvolta tale aspetto si
accompagna ad aree arrossate che in alcuni casi rappresentano l’aspetto più caratteristico
delle lesioni orali. Nei casi più gravi è frequente la comparsa di ulcere diffuse molto
dolorose. Quando sono interessate anche le gengive (e talvolta il lichen può colpire solo le
gengive) esse appaiono arrossate e sono molto dolenti (a differenza di una normale
gengivite per accumulo di placca che non è solitamente fastidiosa). Anche i sintomi
possono variare molto. Frequentemente il lichen planus non è associato a nessun
disturbo. In alcuni casi, invece, come già detto, può provocare fastidio, bruciore e anche
dolore molto intenso, a volte in seguito all’assunzione di cibi o bevande irritanti o nel caso
di una scadente igiene orale.
QUALE E’ LA PROGNOSI DI QUESTA MALATTIA?
La prognosi è buona perché il lichen non è una malattia invalidante e nella maggior parte dei casi si presenta in forma asintomatica (non dolorosa) e quindi non necessita di alcun trattamento ad eccezione di rassicurazioni e periodiche visite di controllo.
E’ UNA MALATTIA TRASMISSIBILE O INFETTIVA?
No, il lichen planus non è una malattia geneticamente trasmissibile, benché possa esserci
una predisposizione genetica ad ammalarsi; inoltre, il lichen non è una malattia infettiva e
un paziente con un lichen planus non è di nessun pericolo per le persone che gli stanno
vicino: il lichen non può essere trasmesso attraverso nessun tipo di contatto.
IL LICHEN E’ UNA MALATTIA CURABILE?
Il lichen è una malattia curabile nel senso che esistono dei farmaci che sono in grado di risolvere le manifestazioni acute e dolorose di tale patologia, cioè di eliminare i sintomi causati dalla malattia. Nella maggior parte dei pazienti non è però possibile far scomparire le lesioni per sempre, con un farmaco, benché tale patologia in alcuni pazienti sembra avere una risoluzione di tipo spontaneo. Altre volte, se si identifica la causa è possibile che, eliminatala, le lesioni scompaiano.
Se però non si conosce la causa delle lesioni, la guarigione definitiva è improbabile. Esistono come già detto, tuttavia, alcuni farmaci (generalmente cortisonici ad uso locale in unguenti o gel) in grado di controllarne e spesso eliminarne i sintomi. Per quanto accennato in precedenza, è inoltre consigliabile evitare cibi irritanti, ridurre il fumo ed il consumo di alcolici, in particolare super-alcolici, (che sono comunque fattori di rischio per numerose altre malattie anche della bocca) e mantenere la migliore igiene orale possibile mediante frequenti sedute di igiene orale professionale (la “pulizia dei denti” eseguita dal dentista) e una scrupolosa igiene orale domiciliare.
E’ inoltre opportuno escludere eventuali cause predisponenti (in particolare farmaci o reazioni a materiali dentari).
IN COSA CONSISTE L’ESAME ISTOPATOLOGICO?
Il frammento di mucosa orale verrà opportunamente preparato, sezionato e colorato per consentire la diagnosi istologica.
IN COSA CONSISTE LA BIOPSIA ORALE?
È l’atto chirurgico che consente il prelievo di un campione rappresentativo della mucosa del cavo orale che sarà sottoposto al esame istopatologico. Si esegue con una semplice anestesia locale, è meno cruento e fastidioso di una estrazione dentaria.
COME SI FA LA DIAGNOSI DI LICHEN PLANUS ORALE?
Il lichen è una malattia facilmente diagnosticabile solo con una semplice visita da un medico esperto; tuttavia, questa diagnosi clinica deve quasi sempre essere confermata con una semplice e non dolorosa biopsia orale.
QUALE MECCANISMO REGOLA QUESTA MALATTIA?
Non è nota la causa che provoca il lichen planus, che viene considerata una malattia cronica infiammatoria su base immunitaria. Le malattie di tipo immunitario si caratterizzano per l’azione aggressiva delle nostre cellule di difesa (come i linfociti) nei confronti dei nostri stessi tessuti (una specie di auto-aggressione). Il lichen è un disordine mediato dai linfociti T.
In una minoranza di casi le lesioni possono essere causate da farmaci (ad esempio anti- infiammatori non steroidei, farmaci anti-ipertensivi, farmaci contro il diabete e contro la gotta, farmaci contro la malaria), da reazioni a materiali dentari come l’amalgama e l’oro, dalla malattia da rigetto contro l’ospite (graf-versus-host-disease) o essere collegate a epatopatie (soprattutto dal virus dell’epatite C) o a malattie endocrinologiche (ad esempio il diabete). Benché molti pazienti riferiscano la comparsa della malattia o una sua esacerbazione in periodi di forte stress, i dati scientifici non sono ancora in grado di supportare tale tesi.
EPATITE C E LICHEN PLANUS: QUALE RELAZIONE?
In determinate aree geografiche (Italia, Europa Meridionale, Giappone…) molti pazienti affetti da lichen sono affetti anche dal virus dell’epatite C (fino al 30%) e molti di essi scoprono di avere problemi al fegato solo dopo essergli stata diagnosticata la malattia in bocca. Per tale motivo, su tutti i pazienti con diagnosi di lichen, un semplice prelievo di sangue, per valutare la funzionalità del fegato e per ricercare il virus dell’epatite C, dovrebbe essere fatto di routine.
REAZIONI LICHENOIDI E AMALGAMA: QUALE RELAZIONE?
Talvolta, lesioni simili a quelle da lichen (chiamate reazioni lichenoidi) si sviluppano all’interno del cavo orale non bilateralmente ma in stretta relazione ad elementi dentari sui quali c’è un otturazione, con più frequenza un’otturazione in amalgama (le otturazioni “scure”) di vecchia data. Anche altri materiali possono dare queste reazioni ma molto più raramente (es: oro, cobalto o resine). Su questi pazienti è opportuno eseguire dei test allergologici per i diversi materiali dentali (patch test allergologici) per valutare una reale allergia alle componenti appena citate (allergia al mercurio metallico o ai sali di mercurio). Tuttavia solo tra il 50 e il 65% dei pazienti analizzati hanno una reale allergia. Le otturazioni in causa possono quindi essere rimosse e sostituite ma il paziente deve essere ben conscio che talvolta la rimozione del materiale scatenante può non essere completamente di aiuto.
E’ UNA MALATTIA MORTALE?
No, il lichen planus non è una malattia mortale, benché si tratti di una patologia cronica a cui oggi non esiste una terapia risolutiva al 100%.
IL LICHEN E’ UNA MALATTIA CHE DEVE ESSERE SEGUITA DA UNO SPECIALISTA?
Sì, il lichen è una malattia che deve essere tenuta sotto controllo (la cui scadenza deve essere stabilita in base ai diversi casi) da uno specialista (es: patologo orale, odontoiatra o medico dentista qualificato), e questo per almeno due motivazioni: la prima è che una piccola percentuale di pazienti affetti da lichen planus può ammalarsi di tumore della bocca e per questo è molto importante seguire attentamente il modificarsi nel tempo delle lesioni; la seconda è che solo grazie ad un continuo controllo è possibile adattare continuamente la terapia secondo i dosaggi più appropriati e i farmaci più indicati alle necessità del singolo caso.
IL LICHEN PUO’ FAVORIRE L’INSORGENZA DI UN TUMORE DEL CAVO ORALE?
Il lichen viene definito come una condizione precancerosa, ossia una malattia il cui portatore presenta un rischio maggiore, rispetto ad un paziente che non soffre di lichen, di sviluppare un tumore della bocca. Questo però non deve fare allarmare nessuno. Infatti, tra i pazienti che hanno un lichen la percentuale di sviluppare un tumore della bocca è tra l’1 e il 3%, percentuale leggermente più alta rispetto ad una popolazione che non è affetta da lichen. E’ bene inoltre ricordarsi che il lichen è una malattia abbastanza frequente, e quindi le due patologie potrebbero semplicemente sovrapporsi. Inoltre, se il paziente affetto da lichen viene tenuto sotto controllo, almeno annuale, anche dal suo dentista, un qualsiasi cambiamento della malattia potrebbe essere subito segnalato ad un centro specialistico di riferimento.
QUALI DISTRETTI CORPOREI PUO’ COLPIRE?
Il lichen planus può colpire la cute, manifestandosi a livello delle superfici flessorie degli
arti (e.s. avambraccio, polsi e polpacci) come piccole papule rossastre, poligonali e
fortemente pruriginose; il lichen può anche colpire il cuoio capelluto. Molto raramente il
lichen cutaneo colpisce soggetti giovani.
Il lichen, inoltre, colpisce vari distretti mucosi: cavo orale, mucose genitali, faringe e
laringe, esofago, raramente occhi.
Le lesioni genitali sono tipicamente bianche o erosive.
Occasionalmente, in alcuni pazienti che soffrono di lichen, si può osservare alopecia o
deformità alle unghie.
QUALI ARMI TERAPEUTICHE SONO A DISPOSIZIONE PER COMBATTERE I LICHEN?
Il lichen nella sua forma erosiva (profonde ulcere diffuse) può essere trattato con farmaci corticosteroidei in forma topica (gel adesivo), con altri farmaci immunosoppressori sempre in forma topica (ciclosporina, tacrolimus) e in taluni casi anche con farmaci steroidei sistemici (compresse da assumere per bocca).
